Introduction
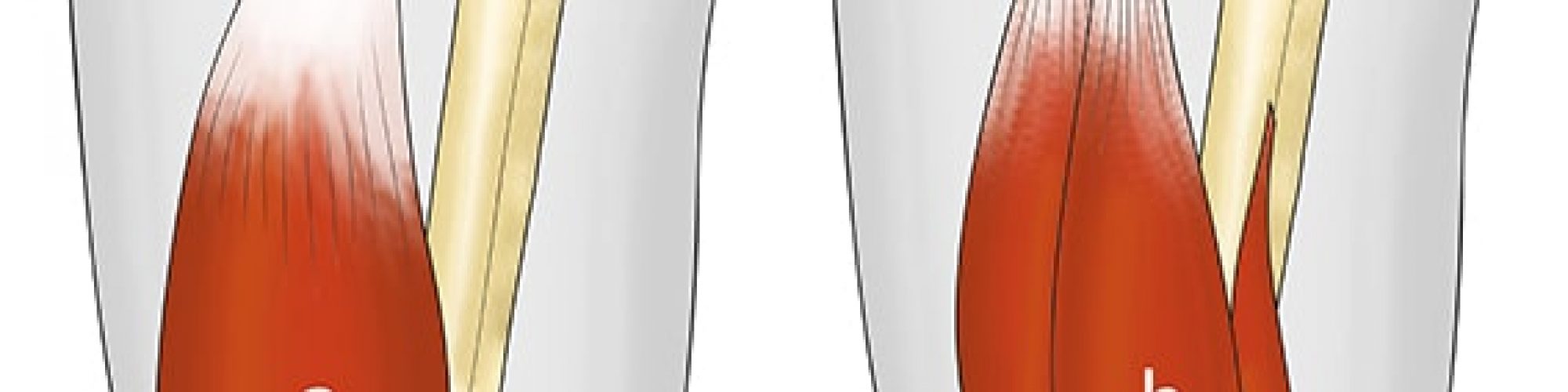
Le groupe musculaire ischio-jambier comprend trois muscles: le long biceps fémoral, le demi-tendineux et le demi-membraneux. Ce sont des muscles de la cuisse, principalement fléchisseurs de la jambe et accessoirement extenseurs de la cuisse. Ils s’insèrent en haut sur la tubérosité ischiatique et en bas sur le tibia et sur la tête du péroné. (Fig 1)
a) muscle semi membraneux
b) muscle semi-tendineux et biceps
Alors que les traumatismes musculaires des ischio-jambiers sont fréquents, leur rupture haute (ou proximale) est une pathologie rare [1], peu connue et dont le diagnostic n’est pas toujours immédiat.
En 1996, Sallay [2]a montré quelesrésultats fonctionnels étaient meilleurs après réparation chirurgicale qu’avec un traitement conservateur. En effet, dans cette série, seuls 58% des patients reprenaient le sport après un traitement médical. Certains patients sont opérés après échec du traitement conservateur [3-6] etrécupèrent une fonction satisfaisante. La chirurgie est désormais la règle [7].
On distingue les ruptures aigues des ruptures chroniques selon le délai écoulé entre le traumatisme et la réparation chirurgicale. Klingele [8] a fixé la limite à 4 semaines, délai au-delà duquel le geste chirurgical devenait plus difficile suite à la constitution d’un début de fibrose autour du nerf sciatique. Il est d’autant plus important d’analyser ces deux populations séparément que les résultats fonctionnels semblent meilleurs [7] si la réparation chirurgicale a lieu avant 4 semaines d’évolution.
S’agissant d’une pathologie rare, les séries publiées dans les revues spécialisées internationales comportent un nombre restreint de patients : 8 (Brucker [9], USA en 2005), 11 (Klingele [8], USA en 2002), 23 (Birmingham [10], USA en 2011), 25 (Sallay [11], USA en 2008), 26 (Folsom [12], USA en 2008), 41 (Sarimo [13], Finlande en 2008) et 72 (Wood [14], Australie, en 2008). La seule série française publiée à ce jour est celle de Lefèvre et al en 2007 [15].
Depuis Janvier 2002 à juillet 2011, 75 patients ont bénéficié dans notre clinique d’une réparation chirurgicale d’une rupture proximale des tendons ischio-jambiers. Cet article présente les résultats des patients opérés pour une rupture aigue.
Méthodes
Une étude prospective monocentrique observationnelle a été menée de Janvier 2002 à Juillet 2011. L’étude a obtenu l’avis favorable du Comité de Protection des Personnes en tant qu’étude non interventionnelle.
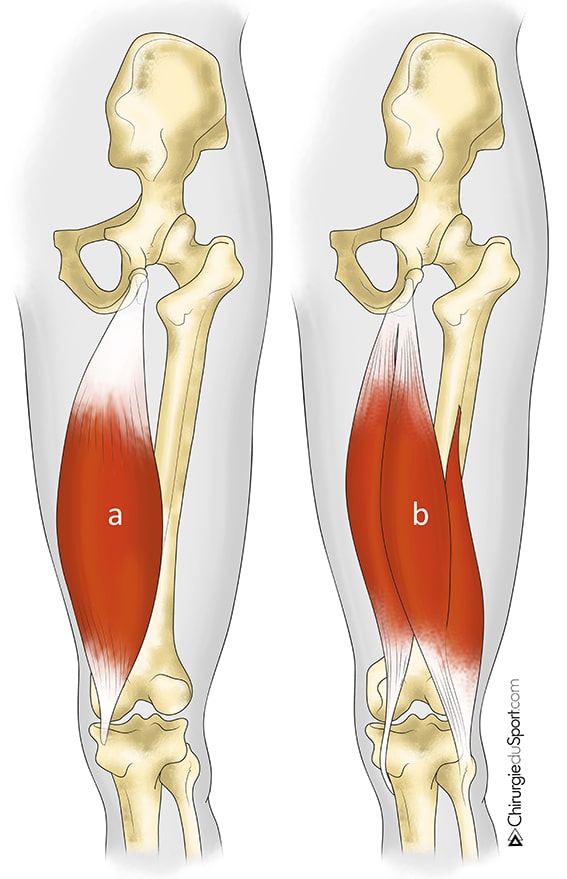
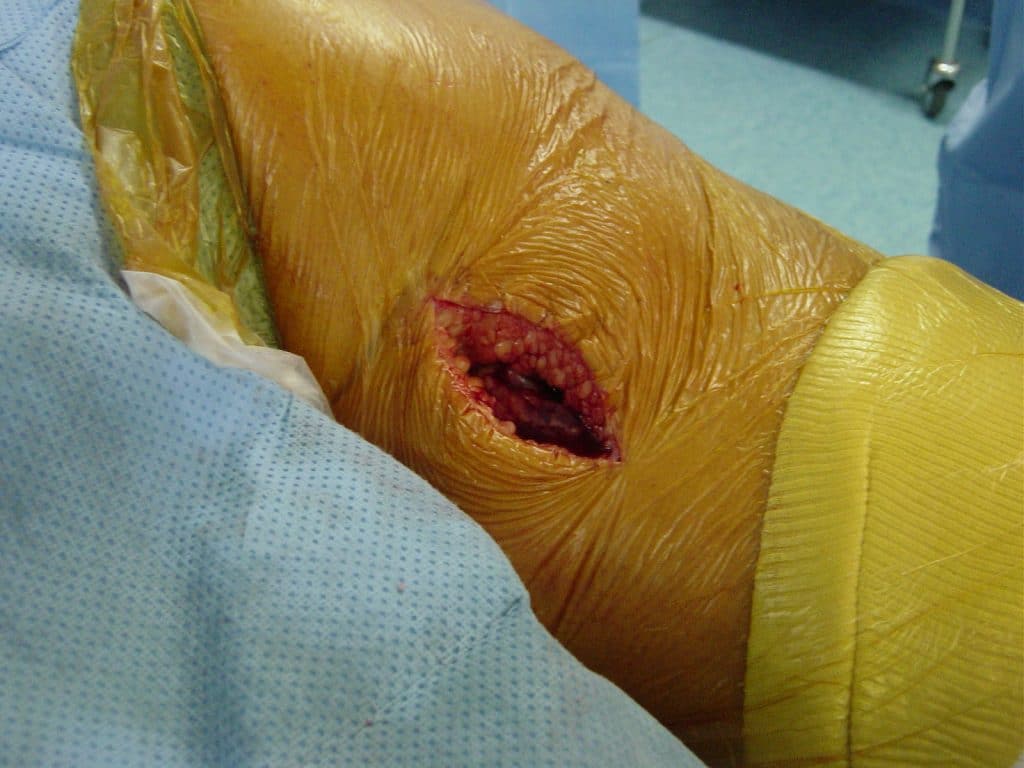
Le diagnostic de rupture proximale des ischio-jambiers était évoqué cliniquement devant la survenue après le traumatisme d’une douleur violente parfois syncopale dans la fesse, associée souvent à un craquement, suivie d’une faiblesse de la jambe et un appui impossible, la formation d’un hématome postérieur (Fig 2) et, à la palpation, un vide sous la tubérosité ischiatique. La rupture était ensuite confirmée par une IRM réalisée en urgence.
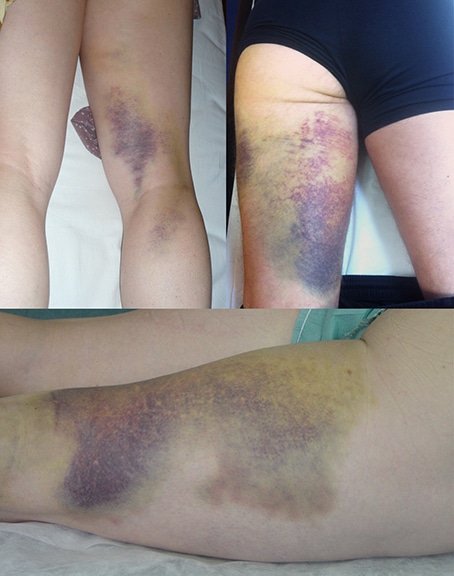
La technique chirurgicale (Revue de chirurgie orthopédique et traumatologie) a été identique pour tous les patients. Sous anesthésie générale ou rachianesthésie, le malade était installé en décubitus ventral, la hanche en légère flexion de 20° sur appui, le genou en flexion de 90° sur une barre à genou (Fig 3).
Une courte incision verticale de 6 à 8 cm était réalisée sous le pli fessier et à l’aplomb de la tubérosité ischiatique (Fig 4). Après ouverture de l’aponévrose superficielle, les tendons rompus et rétractés étaient facilement identifiés avec, en profondeur, le nerf sciatique qui était repéré puis neurolysé.
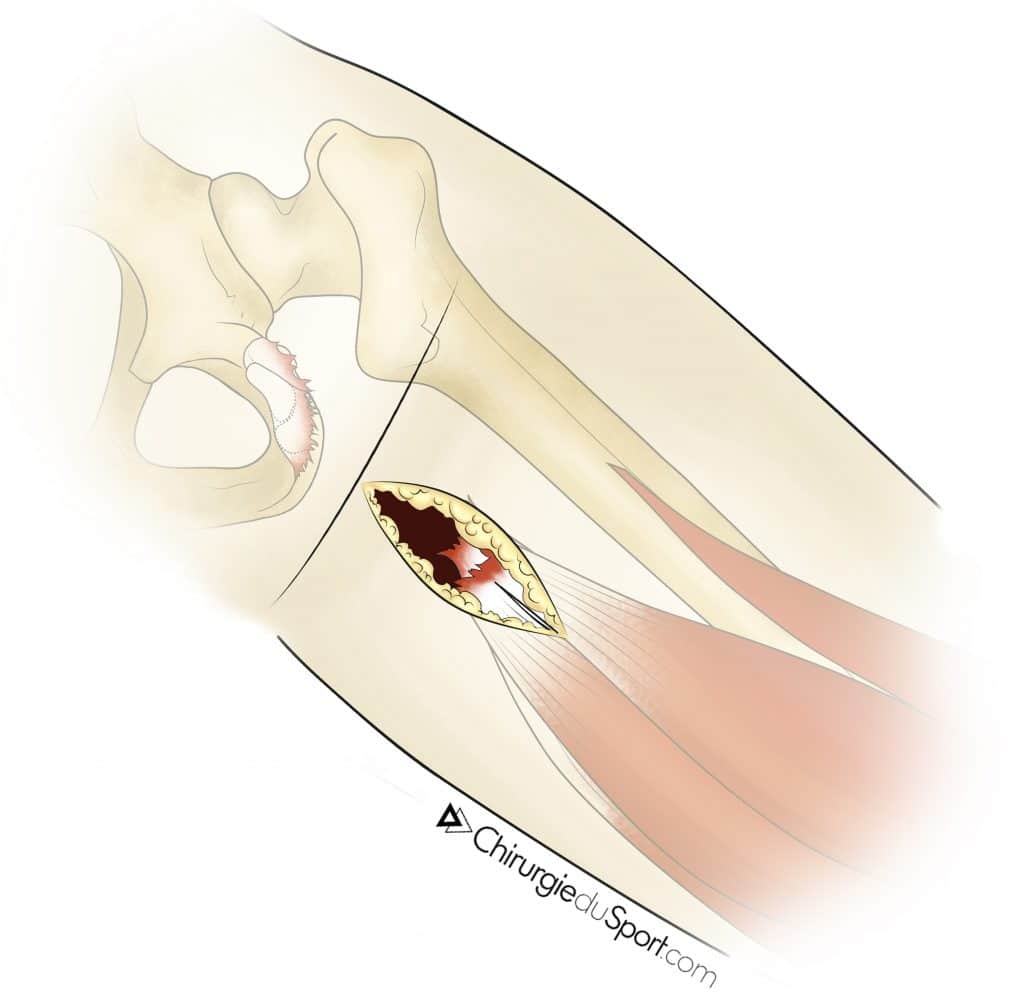
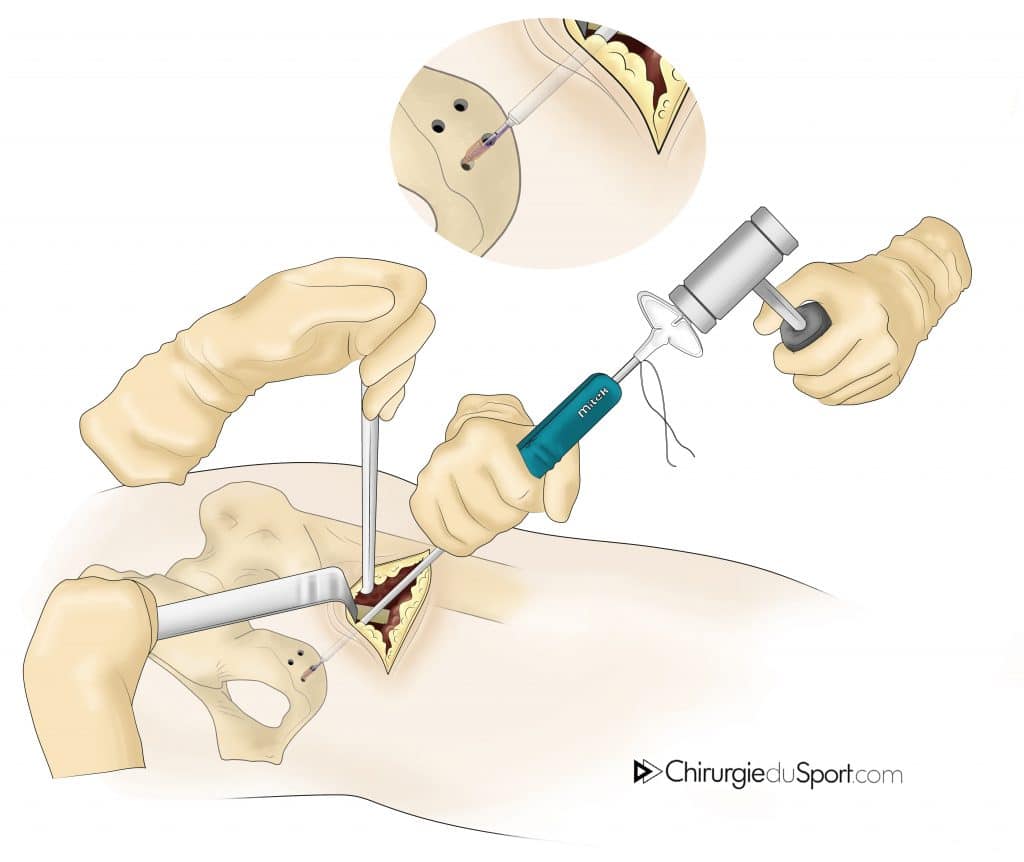
La réinsertion transosseuse des tendons était réalisée avec des fils non résorbables et des ancres soit métalliques soit résorbables. (Fig 5) Pour ces dernières, l’ancillaire utilisé était spécifique avec un guide mèche canulé permettant le forage de l’ischion sans risque de lésion du nerf sciatique.
Le protocole de rééducation comprenait trois phases successives avec des objectifs différents : la cicatrisation, la reprise des activités quotidiennes puis la reprise des activités sportives. Pendant la première semaine, le genou était immobilisé par une simple attelle en flexion à 30° pour éviter toute traction sur la suture. L’appui était partiel avec deux cannes béquilles. Les six semaines suivantes, l’attelle était remplacée par une genouillère articulée, permettant une flexion libre du genou mais une extension limitée à 30°. Une rééducation fonctionnelle douce et progressive était débutée par un travail isométrique du quadriceps et des ischio-jambiers, genou fléchi à 45°. L’appui complet et la position assise étaient autorisés en l’absence de douleur. A la 6e semaine, le genou était totalement libéré avec un appui complet sans cannes. La rééducation active comprenait un travail dynamique des ischio-jambiers et un travail musculaire du quadriceps en chaine fermée de type stepper. Le patient pouvait reprendre le vélo avec une faible résistance et à une rapide cadence de pédalage (80 rotations/mn). Pendant cette phase, la balnéothérapie était débutée. Entre la 12e et la 16e semaine, le patient reprenait la marche rapide et si possible un jogging léger. Le renforcement musculaires des ischiojambiers était poursuivi en isocinétique, d’abord en concentrique puis en excentrique. Entre la 16e et la 32e semaine, la reprise de l’activité sportive habituelle était autorisée.
En postopératoire, les patients étaient évalués cliniquement à 6 semaines, 3 mois, 6 mois, 1 an puis tous les 3 ans. Une IRM de contrôle et des tests isocinétiques étaient réalisés à un recul minimum de 6 mois.
Le critère de jugement principal était la reprise du sport. Les critères secondaires de jugement étaient le délai de reprise du sport, le niveau de reprise, la durée de l’arrêt de travail, la cicatrisation des tendons à l’IRM de contrôle, le rapport Ischio-Jambier/Quadriceps sur les tests isocinétiques et, au dernier recul, la présence de douleurs résiduelles et/ou de sciatique tronculaire ainsi qu’un questionnaire de satisfaction (très satisfait, satisfait, moyennement satisfait, déçu).
Patients
Durant cette période, 34 patients ont été opérés dans le service pour une rupture aigue proximale totale ou partielle des ischio-jambiers. La série comptait 9 femmes et 25 hommes d’âge moyen 39,3 ans (de 18 à 60). Deux patients ne pratiquaient aucun sport, 3 étaient des sportifs professionnels, 12 pratiquaient un sport en compétition et 17 un sport de loisir. Le mécanisme traumatique était identique associant une hyperflexion aiguë de la hanche à une hyperextension du genou avec une contraction excentrique violente des muscles ischiojambiers. Aucun traumatisme direct de la tubérosité ischiatique n’a été rapporté. La rupture était survenue lors d’une activité sportive chez 29 patients (85,3%) et suite à un accident domestique (glissade) chez 5 patients (14,7%). Le mouvement responsable du traumatisme était le grand écart forcé (rugby, escrime, jogging et glissade), une grande accélération (rugby, skeleton, ski nautique) ou un shoot dans le vide (football).fig 6 Tous les patients ont été adressés directement dans le service. Les patients présentaient divers signes cliniques évocateurs de rupture des ischio-jambiers (Table 1). L’IRM a été réalisée dans un délai moyen 5,9 jours (de 1 à 15) et a confirmé le diagnostic de rupture dans tous les cas.
Les patients ont été traités chirurgicalement dans un délai moyen de 13,6 jours (de 5 à 30), le plus souvent sous rachianesthésie (80%). La rupture des tendons était complète chez 23 patients, partielle concernant deux tendons (le biceps et le demi-tendineux) chez 7 patients et un seul tendon (le demi-membraneux) chez 4 patients. Fig 7 Le nombre moyen d’ancres utilisées était de 3,4 (de 2 à 4), métalliques chez 12 patients opérés avant décembre 2007 et résorbables chez les 22 patients opérés après cette date. En postopératoire, un patient a présenté un hématome volumineux qui a nécessité une évacuation drainage en urgence. L’IRM de contrôle a été effectivement réalisée chez 19 (55,9%) patients à un recul moyen de 15,8 mois (de 6,2 à 86,2) et les tests isocinétiques chez 17 (50%) patients à un recul moyen de 10,9 mois (de 6,2 à 26,3). Aucune rupture itérative n’est survenue en cours de suivi. Le recul moyen était de 27,2 mois (de 6 à 85,7) sans aucun perdu de vue.
Résultats
Tous les patients sportifs (32/34) ont repris leurs activités dans un délai moyen de 5,7 mois (de 2,3 à 9,3), au même niveau pour 27 patients (79,4%) et à un niveau inférieur pour 7 patients (20,6%). Sur les 15 athlètes que comptait la série, 12 (80%) ont repris le sport au même niveau. La durée de l’arrêt de travail était en moyenne de 3,2 mois (de 1,2 à 8,1).
Au recul minimum de 6 mois, l’IRM de contrôle a montré une cicatrisation des tendons ischio-jambiers chez tous les patients. Les tests isocinétiques ont montré que la force des ischio-jambiers était en moyenne de 100,8% (de 83 à 125%) par rapport au membre controlatéral à 240° par seconde. Le rapport moyen Ischio-Jambier/Quadriceps était de 54,7% (de 41 à 74%) à 240° par seconde.
Au dernier recul, 3 (8,8%) patients présentaient une gêne ou une douleur légère lors de la position assise prolongée. Un patient a développé une tendinopathie des ischio-jambiers suite à la migration d’une ancre métallique et pour laquelle il a bénéficié d’un peignage à un recul de 71,5 mois. Aucun cas de sciatalgie tronculaire n’a été retrouvé. Vingt-six (76,5%) patients étaient très satisfaits, 4 (11,75%) satisfaits, 4 (11,75%) moyennement satisfaits et aucun n’était déçu par l’intervention.
Discussion
Dans cette étude, la réparation chirurgicale des ruptures aigues proximales des ischio-jambiers a permis à tous les patients de reprendre leurs activités sportives, au même niveau pour la plupart d’entre eux. Les patients étaient en grande majorité très satisfaits ou satisfaits.
Tous les patients sportifs ont repris leurs activités à un recul moyen de 5,7 mois dont 79% au même niveau, ce qui est comparable à ce qui a déjà été publié. Sallay [2] a montré qu’après un traitement conservateur seul 58% des patients reprenaient le sport. En cas de traitement chirurgical, ce taux varie entre 76% [12] et 87% [16] dans un délai moyen de 5 à 6 mois. Les athlètes ont repris le sport au même niveau dans 80% des cas. Ce taux était de 74% dans la série de Sarimo [13] et de 87% pour les patients de Lempainen [16]. Les patients étaient très satisfaits à satisfaits dans 88.2% des cas ce qui est également comparable à la littérature.
La série publiée par Lefèvre et al en 2007 [15] a montré qu’au dernier recul, tous les patients étaient satisfaits. Ils n’avaient ni douleur, ni faiblesse musculaire. Seul un patient se plaignait d’une gêne au niveau de l’ischion en position assise prolongée sur plan dur. Ils avaient repris leurs activités sportives au même niveau vers le cinquième mois postopératoire (4,2 à 7,3).Les tests isocinétiques ont montré que le ratio Ischio-Jambiers/Quadriceps était de 54,7% (de 41 à 74%) en moyenne. Brucker [9] a retrouvé un ratio moyen de 55% (de 44% à 66%). Les valeurs normales varient entre 55 et 70%.
Dans cette série, il n’y avait aucun cas de rupture itérative et au dernier recul aucun patient ne présentait de sciatique ou de douleurs invalidantes. Ces complications sont le plus souvent observées en cas de rupture chronique [7,17]. Dans l’étude de Sarimo [13], une rupture itérative a concerné cinq patients (12,2%) d’une série comprenant des ruptures aigues et chroniques.
L’étude montre également que cette pathologie ne survient pas que pendant une activité sportive, cinq patients ayant présenté une rupture des ischio-jambiers après un accident domestique de type glissade. Le rugby était le sport le plus souvent incriminé. Pour Wood [14], il s’agissait du ski nautique mais ceci est probablement dû à un biais de recrutement.
Les principaux points forts de cette étude étaient d’abord son caractère prospectif grâce auquel nous n’avons aucun perdu de vue. La plupart des études publiées étaient rétrospectives avec un nombre de perdus de vue non négligeable. D’autre part, notre étude n’analysait que les ruptures aigues et c’est l’une des plus larges séries.
Conclusion
La réparation chirurgicale des ruptures aigues proximales des ischio-jambiers a considérablement amélioré le pronostic fonctionnel des patients mais elle reste une pathologie grave pouvant compromettre leur avenir sportif. Elle doit être diagnostiquée et réparée dans les plus brefs délais par une équipe rompue à cette technique pour éviter une perte de chance thérapeutique.
Références
- Koulouris G, Connell D. Evaluation of the hamstring muscle complex following acute injury. Skeletal Radiol. 2003;32(10):582-9.
- Sallay PI, Friedman RL, Coogan PG, et al. Hamstring muscle injuries among water skiers. Functional outcome and prevention. Am J Sports Med 1996;24:130–136.
- Chakravarthy J, Ramisetty N, Pimpalnerkar A, Mohtadi N. Surgical repair of complete proximal hamstring tendon ruptures in water skiers and bull riders: a report of four cases and review of the literature. Br J Sports Med. 2005;39(8):569-572.
- Cross MJ, Vandersluis R, Wood D, Banff M. Surgical repair of chronic complete hamstring tendon rupture in the adult patient. Am J Sports Med. 1998;26(6):785-788.
- Kirkland A, Garrison JC, Singleton SB, Rodrigo J, Boettner F, Stuckey S. Surgical and therapeutic management of a complete proximal hamstring avulsion after failed conservative approach. J Orthop Sports Phys Ther.2008;38(12):754-760.
- Lempainen L, Sarimo J, Heikkila J, Mattila K, Orava S. Surgical treatment of partial tears of the proximal origin of the hamstring muscles. Br J Sports Med 2006;40:688–691.
- Harris JD, Griesser MJ, Best TM, Ellis TJ. Treatment of proximal hamstring ruptures: a systematic review. Int J Sports Med. 2011;32(7):490-5.
- Klingele KE, Sallay PI. Surgical Repair of Complete Proximal Hamstring Tendon Rupture. Am J Sports Med. 2002 ;30 :742-747.
- Brucker PU, Imhoff AB. Functional assessment after acute and chronic complete ruptures of the proximal hamstring tendons. Knee Surg Sports Traumatol Arthrosc. 2005;13(5):411-418.
- Birmingham P, Muller M, Wickiewicz T, Cavanaugh J, Rodeo S, Warren R. Functional outcome after repair of proximal hamstring avulsions. J Bone Joint Surg Am.2011;93(19):1819-1826.
- Sallay PI, Ballard G, Hamersly S, Schrader M. Subjective and functional outcomes following surgical repair of complete ruptures of the proximal hamstring complex. Orthopedics. 2008;31(11):1092.
- Folsom GJ, Larson CM. Surgical treatment of acute versus chronic complete proximal hamstring ruptures: results of a new allograft technique for chronic reconstructions. Am J Sports Med. 2008;36(1):104-109.
- Sarimo J, Lempainen L, Mattila K, Orava S. Complete proximal hamstring avulsions: a series of 41 patients with operative treatment. Am J Sports Med. 2008;36(6):1110-1115.
- Wood DG, Packham I, Trikha SP, Linklater J. Avulsion of the proximal hamstring origin. J Bone Joint Surg Am.2008;90(11):2365-2374.
- N Lefevre, JF Naoury, D Vincent, P Ribette, S Herman. Rupture haute des tendons ischiojambiers chez le sportif. À propos d’une série de neuf cas opérés. Journal de Traumatologie du Sport 24 (2007) 143–147.
- Lempainen L, Sarimo J, Heikkila J, Mattila K, Orava S. Surgical treatment of partial tears of the proximal origin of the hamstring muscles. Br J Sports Med 2006;40:688–691.
- Carmody C, Prietto C. Entrapment of the sciatic nerve as a late sequela of injury to the hamstring muscles. A case report. J Bone Joint Surg Am. 1995;77(7):1100-1102.

Docteur Nicolas LEFEVRE, Docteur Yoann BOHU, Docteur Shahnaz KLOUCHE , Docteur Serge HERMAN. – 18 septembre 2015.